以前に一度メタアナリシスの読み方についてまとめました。
引き続いて今回は臨床試験の王道であり、メタアナリシスに次ぐエビデンス力の持ち主である、ランダム化比較試験(Randomized Control Trial)についてまとめてみようと思います。
目次:
ランダム化比較試験の流れ
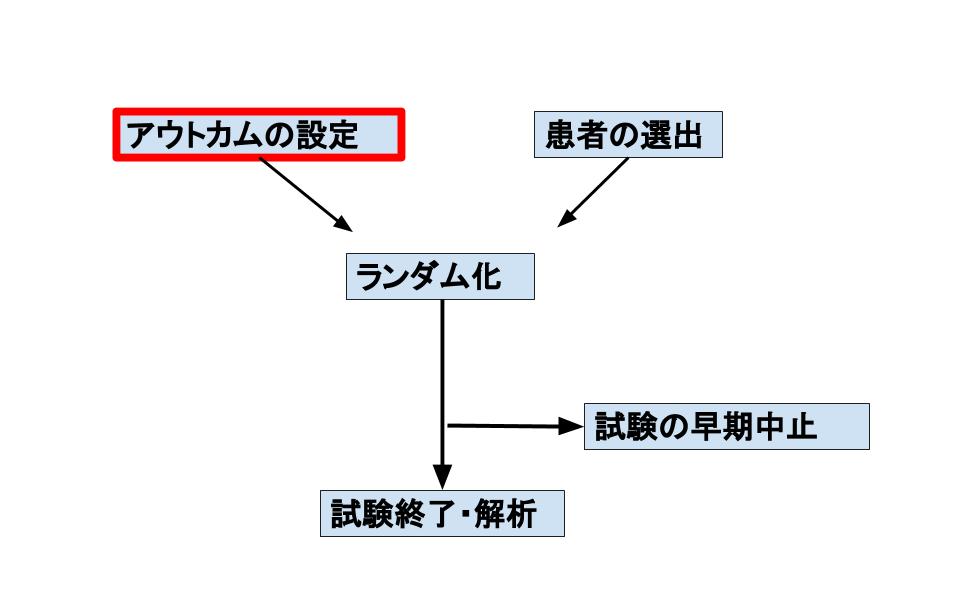
まずは大まかなランダム化比較試験の流れです。論文の文章の順番もこれに大まかに沿っていると思います。

この流れに沿って順番に注意点をみていきたいと思います。まずは、一番左上に赤で囲ったアウトカムの設定からみてみましょう。
そのアウトカムは本当に意味があるか
アウトカムの設定はその研究毎で色々わかれます。 例えば、脳梗塞で考えてみると、「発症率」「寝たきり・死亡数」「modified Rankin Scale (mRS)」「MRIでの梗塞巣の増加」「NIHSSスコア」などなど・・・。
まず、この治療で得られるアウトカムが本当に患者さんに意味があるか、ということは常に考えないといけません。上述の例でみると、「脳梗塞の発症率が下がる」としたアウトカムである場合に、50歳の患者さんと95歳の患者さんでは受けるメリットが変わってくることが分かります。
また、「modified Rankin Scale」のアウトカムでいえば、すでにmodified Rankin Scaleが高い(状態が悪い)患者さんとそうでない患者さんでは全然意味合いが違います。
「死亡率」はかなり普遍的に利益が計算しやすいアウトカムですが、アウトカムによっては患者さん毎にベネフィットがまちまちになります。アウトカムが何に設定されているかは実際の患者さんに合わせてこのように解釈する必要があります。
アウトカムが正確に評価できるか
アウトカムが客観的に評価できて、人によって誤差が生じないかも重要です。「死亡率」「脳梗塞の発症率」や「NIHSSスコア」「MMSEのスコア」などは明らかに客観的に評価しやすい指標になりますが、例えば「認知症の発症」をアウトカムとした場合、その診断基準や、臨床医の判断が関わってくることになるので評価には若干のブレがでてしまいます。
このように、客観的に評価できるエンドポイントをハードエンドポイント、人によって評価が分かれうるエンドポイントをソフトエンドポイントと呼ぶこともあります。
多少のブレがあることを差し引いて試験の結果を考えないといけないので、結果の解釈にも変動があることを考慮しないといけなくなります。
複合エンドポイントとサロゲートエンドポイント
この二つはアウトカムの設定で注意しておくべき点です。まず、複合エンドポイント(composite endpoint, composit outcome)は複数のアウトカムを設定する方法です。
複合エンドポイント
例えば、心疾患の予防という目的の治療のアウトカムでいえば「心筋梗塞」「心不全」「心機能低下」「死亡」などを全て合わせてひとつのエンドポイントとして設定することを指します。
なぜこのようなことをするかと言えば、「死亡」「心筋梗塞」などのひとつの重大なエンドポイントで試験をやろうとすると、試験をいくら続けようとも少数のアウトカムしか発生せず、結果として「全然差がつかなくて試験が意味ありませんでした・・・」ということになってしまいます。
かなりの費用と人的な資源を使うランダム化比較試験なので、できるだけ結果は出したいですし、短期間に済ませたいのが実情です。そこで使われるのが複合エンドポイント、ということになります。
注意が必要なのは上で挙げた根本的な理由と同じで、そもそもそのエンドポイントが患者さんにとって意味があるのかどうかが重要です。複合して出してしまうと、意味があまりないイベントも含まれてしまい、しかもそれが数の上では同等に扱われるため、すごく意味のある差があるかのように見えてしまいます。
複合エンドポイントが用いられている場合には、その内訳が重要です。実際の真に重要なイベントはどのくらい起きているのか、そこに着目する必要があると思います。
サロゲートエンドポイント
サロゲートエンドポイント(代用エンドポイント)も近い意味合いを持ちます。サロゲート(surrogate)とは代用物の意味で、真に重要なイベントがやはり観察しにくいので、代わりとして使われる指標ということになります。
例えば「脳梗塞の発症」というエンドポイントだと、発症率が高くないので、人数が少ない場合、あまりイベント数が見込めません。そこで「MRIでの新規梗塞の増加(無症状も含む)」を設定するという方法が考えられます。
ESUS(embolic stroke of undetermined source)という塞栓源が不明の脳梗塞に対しての抗凝固薬DOACの有効性を試すATTICUS試験が、そうした実際の例です。
まだ結果は出ていなかったと思いますが、症例数も500人台と他のESUS試験に対して少なく、おそらくアウトカムを「脳梗塞の発症率」とすると十分に得られないであろうことから、このサロゲートエンドポイントが設定されたと思われます。
ここで考えないといけないのはそのサロゲートエンドポイントが本当に患者さんの真に重要なアウトカムに影響してくるのかどうかです。確かに梗塞巣が増加していれば脳には悪影響はあるように思われますが、長期的な視点でみたときに本当に意味があるのか、またどれくらいの期間なら影響が出てくるのか、その意味を考えないといけません。
次回は患者さんの選出過程などについて書く予定です。
(2021.06.28追記 医学論文の読み方関係の記事はこちらにまとめました)
参考文献:
週刊医学界新聞のこちらの連載は結構勉強になりました↓
医学書院/週刊医学界新聞(第2825号 2009年04月06日)
未読ですが本も出されているようです。
前回同様に主にはこれを参考にしています。お勧めです。
邦訳版はこちら










コメントを残す